PDCA质量改进
应用FOCUS-PDCA法降低ICU导管相关性血流感染风险
1.问题聚焦
中心静脉留置导管近年来被广泛地应用于ICU患者的救治中,但同时也使患者增加了血流感染和并发其他系统感染的风险,由此引起的导管相关性血流感染(Catheter Related Blood Stream Infection,CRBSI)发生率呈现上升趋势。CRBSI的发生将加重患者的痛苦,使患者住院期延长、医疗费用增加、预后不良,甚至危及生命。因此,对CRBSI实施有效的风险管理显得尤为重要。
2.现状分析
对2014年1月至12月在我院肝病重症医学科ICU实施中心静脉置管的76例住院患者,采用统一的临床观察表和专人严密观察记录的方法,围绕危重患者中心静脉穿刺和维护情况建立量化的临床观察指标进行全面调查。临床观察指标包括穿刺时是否达到充分消毒范围、消毒液种类、穿刺次数、患者基础疾病状态、手卫生执行情况、导管留置期间的消毒护理频率、敷料的更换频率、是否发生非正常拔管。
76例置管患者中尚未达到预期留置时间而发生非正常拔管者11例(14.47%),确诊为CRBSI的为8例,例次感染率为10.53%,千导管日感染率5.64‰,高于美国疾病控制中心(CDC)报道的美国平均CRBSl千日感染率(5.3%。)。该结果为进一步规范护理方案、降低CRBSI发生率提供了客观的循证参考依据。
3 FOCUS—PDCA程序管理方法
3.1 发现(Find):确立主题
将控制CRBSI发生率作为全科诊疗护理品质改进指标,持续贯穿于风险防范和质量管理活动中。
3.2 组织(Organize):成立持续质量改进(CQI)小组
由具有多年中心静脉置管和管理经验的护士长担任总负责人,4名临床经验丰富、操作能力强的医、护骨干为负责人,全科医、护人员均为责任人。
3.3 澄清(Clarify):明确现行流程和规范,找出问题
CQI小组主要负责人对临床中心静脉导管穿刺和护理情况进行全面调查。发现护士对导管护理流程和标准不明确、导管穿刺与护理操作不规范等问题,如反复穿刺、未严格执行手卫生、未及时更换污染的接头或敷料等。
3.4 理解(Understand):查找原因
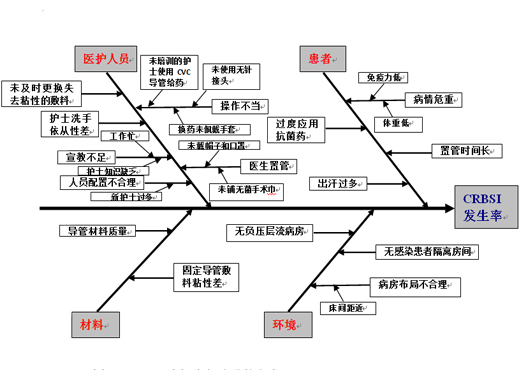
经过上述调查,CQI小组认为CRBSI发生与置管时反复穿刺、护士缺少专业培训、风险意识重视程度不够、缺乏关键防控措施和感染控制管理不力有关。还发现预防和控制CRBSI的标准规程和技术指南内容陈旧,未细化实施步骤,缺乏实际指导意义。另外,ICU患者病情危重、伴有严重的基础疾病,中心导管、有创治疗和抗生素使用密集,抵抗力差,是普通病房患者的3~5倍。影响CRBSI的具体因素分析见如下鱼骨图。
3.5 选择(Select):选择流程改进的方案
CQI小组通过内部探讨,征求专家意见,查阅文献,收集资料,统计学汇总分析,针对ICU感染发生的高风险环节,突出关键有效措施,严格置管标准,制定了一套集束化中心静脉导管护理的改进方案。
3.6 计划(Plan):制定提升患者安全总计划
建立护理品质指标,实施导管护理新方案,将控制CRBSI发生率目标值定为3‰ (人次/千导管日)以下。实施对象为入住ICU符合中心静脉置管要求的所有住院患者。诊断标准为:①有中心静脉置管史,插管>48h后出现发热,体温>38℃,除外其他部位的感染,导管细菌培养阳性,拔管后,体温恢复正常;②导管和血或成对血培养均培养出同种细菌。评价参数为美国CDC和美国医疗机构认证联合委员会(Joint Commission on Accreditation of Healthcare 0rganizations,JCAHO)推荐的用每1000个中心静脉导管日的CRBSI感染数来描述感染率。计算公式:导管相关性血流感染发生率=感染例数/总置管天数×1000(人次/千导管日),每月统计评价。感染数为中心静脉导管置管时间>48h和携带中心静脉导管转出ICU≤48h的患者发生的感染数。
3.7 实施(Do)
3.7.1 加强管理监督,提高感控意识
科内采用“护士长-责任组长-责任护士”三级风险管理的模式,形成CRBSI防控人人有责、全科参与的氛围,并与绩效挂钩,每月考核,提高医护人员的重视程度,加强风险意识的培养。
3.7.2 更新规程指南,改良护理措施
针对ICU病房CRBSI高发原因,参照美国静脉输液协会有关PICC的操作规则和医院感染预防与控制标准操作规程,修订完善了导管相关血流感染预防标准操作规程,清晰地标示出了置管前、中、后的一些关键护理措施,突出了重点环节,并改良了穿刺方法和维护措施。
3.7.3 开展知识教育,组织操作培训
在CQI小组中选送优秀人员参加中心静脉置管专项技术培训,系统学习相关理论知识和专业技能,使之成为技术骨干,能够对全科医师、护士进行相关理论、操作步骤、关键技术的分层次培训。通过强化督查,使全科护士熟练掌握了脉冲正压封管、维护技巧,常见护理问题的处理原则。
3.7.4 明确置管指征,由专业人员实施穿刺
对于需要置管的高龄患者及有严重基础疾病如肝衰竭、糖尿病、慢性肾功能衰竭、、营养不良、接受免疫抑制剂治疗、长期全胃肠外营养患者,严格掌握其置管指征,尽量减少导管数目和导管留置时间,待病情稳定及时评估,符合拔管标准时尽快拔管。由技术娴熟且获得资格认证的医师或护士作为中心静脉导管的穿刺人员,由专业知识过硬且相关经验丰富的护士作为导管维护人员,重视护患沟通,减轻患者心理压力,取得患者的配合,确保一针穿刺成功率并顺利置管。
3.7.5 严格无菌操作,落实手卫生
配备一次性中心静脉穿刺包和无菌单,要求医务人员严格执行各种消毒、灭菌制度,尽量缩短侵入性治疗操作时间。对ICU人员(含护理员和保洁员)定期进行手卫生强化教育和培训,完善洗手设施,标示洗手标准流程,定期做好手卫生细菌学监测与公示,不断提高相关人员洗手依从性。
3.7.6 改良护理核查表,加强前瞻性监测
在国际医院感染控制协会提供的“预防医院内导管相关性血流感染的患者护理核查表”的基础上加以优化,使内容更加简洁、实用、易行。优化后的核查表内容包括选择合适的皮肤消毒液,置管时无菌屏障最大化,严格执行手卫生措施,采用正确的消毒方式和冲封管方式,无菌操作,敷料的选择和更换,每天评估导管,及时拔除不必要的导管等要求,涵盖了置管的各阶段,须每天填写,用于全程监测。每月对记录质量进行检查分析,提出并采取解决对策。
3.8 检查(Check)
综合措施制定实施之后,CQI小组负责人通过日查、周查、随机抽查及月查等方式进行现场检查或通过核查表跟踪检查。对于薄弱环节,利用晨会和业务学习时间组织重点训练,采取加大夜间监管力度、专人负责导管维护、加强核查表监测力度、设立专职质控组长与责任护士双轨核查制、评估并监控导管风险等措施,有针对性地解决问题。
3.9 处理(Act)
针对发现的问题,CQI小组及时进行分析,制定解决方案,措施计划纳入下一个质量改进流程环。
4 临床结果
2015年1月开始实施FOCUS—PDCA模式监测中心静脉置管患者,每月评估、考核1次,至2014年7月总共监测68例置管患者,结果见下表。
时间 | 置管例次 | 感染例次 | 例次感染率(%) | 千导管日感染率(‰) |
2015年1月 | 9 | 1 | 11.1 | 4.1 |
2015年2月 | 5 | 0 | 0 | 0 |
2015年3月 | 11 | 1 | 9.09 | 2.6 |
2015年4月 | 8 | 0 | 0 | 0 |
2015年5月 | 12 | 0 | 0 | 0 |
2015年6月 | 10 | 0 | 0 | 0 |
2015年7月 | 13 | 0 | 0 | 0 |
以上结果初步显示,应用FOCUS—PDCA法可以提高ICU中心静脉导管的护理与管理质量,降低CRBSI的发生率。
上一篇: 应用PDCA改进进修医师学术讲座内容
下一篇: 持续提高中西医中心病区医护合作质量


 京公网安备11010602050066号
京公网安备11010602050066号